📣 Updates van het ADA 2022 – deel 2
Jul 12, 2022
In de vorige update van het ADA 2022, ging het over hoe closed-loop systemen als de MiniMed 780G, Control IQ en open-source systemen het leven van mensen met diabetes makkelijker zullen maken. Dit keer bespreek ik de belangrijkste lessen uit studies met 2 andere closed-loop systemen (CamAPS FX en Beta Bionics), en ook een update van enkele next-generation CGM's (continue glucosemonitors):
- CLOuD RCT toont dat Cam APS FX de achteruitgang van C-peptide niet kan tegenhouden bij type 1 diabetes
- Fiasp geeft weinig meerwaarde bij de iLet insulin-only van Beta Bionics
- MARD update: Eversense 365 scoort 9.8% en Simplera 10.2%
Benieuwd naar de leukste nieuwigheden van het ADA? Lees dan snel verder!
Krijg direct toegang tot actuele, onafhankelijke cursussen over diabetestechnologie.
1️⃣ Closed-loop technologie kan de achteruitgang van C-peptide bij type 1 diabetes niet tegenhouden (Cloud RCT met CamAPS FX)
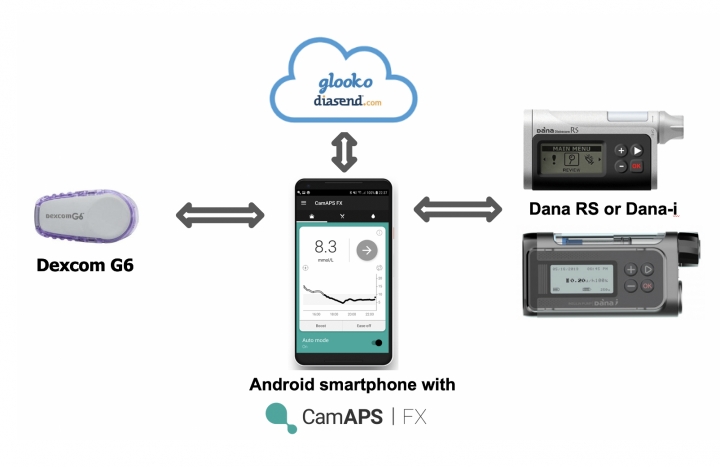
Type 1 diabetes ontstaat door een progressieve auto-immune afbraak van bètacellen in de pancreas, die ook verdergaat na de diagnose. De residuele endogene insuline-aanmaak wordt gemeten in het bloed via C-peptide (een polypeptide aangemaakt door bètacellen bij de productie van insuline).

Sommige mensen met type 1 diabetes hebben na hun diagnose gedurende een langere tijd een meetbaar C-peptide. Deze mensen hebben een betere glycemiecontrole, een verlaagd risico op hypoglycemie en een lagere kans op microvasculaire complicaties. Er is een hypothese dat een intensieve glycemiecontrole vlak na de diagnose van type 1 diabetes, de natuurlijke achteruitgang van de endogene insulinesecretie zou kunnen tegenhouden. De impact van een kortdurende periode van intensieve insulinetherapie werd reeds onderzocht in het verleden, doch dit gaf inconsistente resultaten.
De CLOuD study is de eerste studie die onderzocht heeft of een langdurige (2 jaar) behandeling met een closed-loop systeem (hier CamAPS FX) vlak na de diagnose van type 1 diabetes, de C-peptide secretie (en dus de residuele bètacel functie) kan bewaren. 101 jongeren (10-17 jaar) werden binnen de 21 dagen na hun diagnose met type 1 diabetes gerandomiseerd naar closed-loop of een controlegroep (zonder closed-loop). Hun baseline HbA1c was 10.6%. Na 2 jaar was de glycemiecontrole zoals verwacht duidelijk beter bij de mensen op closed-loop (TIR 64%, HbA1c 6.9%), in vergelijking met de controlegroep (TIR 49%, HbA1c 8.0%). En dit ondanks het feit dat ook in de controlegroep veel technologie gebruikt werd (43% droeg een pomp en 68% een CGM).
Spijtig genoeg was er echter geen effect op het C-peptide. In beide groepen daalde het C-peptide gedurende de 2 jaar na diagnose.
Soms wordt ook de totale insuline dagdosis gebruikt als een parameter voor endogene insulinesecretie. Ook daar werd geen verschil opgemerkt tussen de totale insulinedagdosis bij mensen op een closed-loop systeem (1.14 E/kg/d) in vergelijking met de controlegroep (1.09 E/kg/d).
Een langdurige periode van closed-loop therapie na de diagnose van type 1 diabetes bij kinderen en adolescenten lijkt de achteruitgang van C-peptide secretie dus niet tegen te houden. Het zou natuurlijk kunnen dat een nog betere glycemiecontrole (vb normoglycemie), de achteruitgang van het C-peptide wel kan doen vertragen. Vermoedelijk wordt de achteruitgang van de bètacel echter veroorzaakt door andere factoren, bijvoorbeeld de sterkte van de immuunreactie.
Het is misschien niet de leukste boodschap, maar wel interessant om het mechanisme van type 1 diabetes beter te leren kennen. Deze studie toont wel dat het opstarten van een closed-loop direct na de diagnose van type 1 diabetes veilig is bij kinderen en adolescenten, en een veel betere glycemiecontrole geeft dan insulinetherapie zonder closed-loop technologie.
2️⃣ Fiasp geeft weinig meerwaarde bij iLet insulin-only
Het iLet closed-loop systeem van Beta Bionics werd uitgebreid besproken op het ADA. Er werd nogmaals benadrukt dat de iLet een volledig nieuw en ander niveau van automatisatie heeft:
- Het algoritme gebruikt enkel het gewicht van de patiënt voor de opstart, je moet geen andere parameters ingeven voor insulinedosage
- Na het ingeven van het gewicht, kan de closed-loop direct starten (er is geen opwarmperiode)
- Het algoritme past zich autonoom en continu aan aan de patiënt
- Het enige wat je kan aanpassen is de streefwaarde (normaal, lager of hoger), die je kan instellen voor verschillende momenten van de dag.
- Voor de maaltijden moet de patiënt enkel ingeven welke maaltijd hij gaat eten (ontbijt, middageten of avondeten) en de grootte ervan (normaal, meer dan gewoonlijk, minder dan gewoonlijk of veel minder dan gewoonlijk). Er moeten dus geen koolhydraten geteld worden.
- Alle maaltijdinstellingen (koolhydraatratio, insulinegevoeligheid, enz) worden bepaald door het algoritme en kunnen niet aangepast worden
Het iLet systeem neemt dus alle berekeningen, en alle beslissingen rond insulinedosage weg van de patiënt, en ook van de zorgverlener.
Beta Bionics heeft in december 2021 een grote klinische studie afgerond met hun iLet insulin only versie: 440 volwassenen en kinderen (>6 jaar) werden gerandomiseerd naar de insulin-only iLet ofwel naar gewone diabeteszorg met een Dexcom G6. De resultaten zijn nog niet gepubliceerd, maar werden wel al op het ATTD besproken (zie ook in mijn vorige blog). Het belangrijkste resultaat was dat na 13 weken de TIR (time in range) steeg bij de iLet-groep van 51% naar 65% (bij de controlegroep steeg de TIR slechts van 51% naar 54%).
Op het ADA werden verschillende details van de studie besproken:
- Bij de volwassenen was het effect op de TIR al zichtbaar vanaf dag 2 na de opstart van het iLet systeem. Dit is mooi om te zien, zeker omdat er geen inloopfase was om te wennen aan het systeem. Mensen in de studie (ook degene die voordien enkel insulinepennen gebruikten) kregen vanaf dag 1 een iLet in closed-loop, enkel op basis van hun gewicht.
- Opvallend is dat bij de start van de studie 31% van de mensen al een closed-loop systeem gebruikten (in Amerika enkel Control IQ of MiniMed 670G/770G). Mensen in de controlegroep mochten dat ook verder gebruiken. Als je dan kijkt naar een subanalyse van de volwassenen op basis van de technologie die ze gebruikten bij de start van de studie, is het logisch dat degene die nog geen pomp gebruikten het meeste voordeel halen uit een closed-loop systeem. Maar ook bij degene die voordien een closed-loop gebruikten werd er een beperkte verbetering gezien in HbA1c. 60% van deze mensen rapporteerden zelfs dat het iLet systeem beter of veel beter was dan hun huidige closed-loop systeem!
- Het meest interessant was de vergelijking tussen de volwassenen die Novorapid of Humalog gebruikten (n=103) en degene die Fiasp gebruikten (n=113). Het algoritme werd niet aangepast voor het gebruik van Fiasp. Mensen die Novorapid of Humalog gebruikten, moesten hun insulinereservoir zelf vullen. Degene op Fiasp konden voorgevulde ampulles gebruiken. Over het algemeen was er weinig verschil tussen de 2 groepen. Er was geen verschil in HbA1c, gemiddelde glycemie, tijd <54 mg/dl, totale insuline dagdosis, ernstige hypoglycemie, ketoacidose en "patient reported outcomes" (diabetes distress, hypoglycemie vertrouwen, angst voor hypoglycemie, tevredenheid met de behandeling). Er was enkel een klein verschil in TIR (time in range): de TIR was 2% (29 minuten per dag) hoger bij de Fiasp groep in vergelijking met de Novorapid/Humalog groep.
Er wordt al langer gehoopt dat sneller werkende insulines zoals Fiasp een beter resultaat zullen geven bij closed-loop systemen. Fiasp heeft namelijk een iets snellere absorptie en werking dan Novorapid (piekwerking komt 25 minuten sneller), waardoor de postprandiale glycemie iets lager is met Fiasp dan met Novorapid (bij gebruik van insulinepennen).

Naast deze studie met de iLet, werd echter ook bij de MiniMed 670G al aangetoond dat Fiasp spijtig genoeg geen betere resultaten geeft in closed-loop systemen. Dus ofwel zijn de huidige "supersnelle" insulines niet snel genoeg, ofwel werkt het algoritme niet goed bij insulines met een andere farmacokinetiek. Op dit moment lijkt de meerwaarde in elk geval beperkt, als die er al is.
Wanneer komt de iLet bij ons?
Een FDA-goedkeuring voor de iLet insulin-only werd dit jaar aangevraagd (maar kan nog een jaar duren), een CE-goedkeuring nog niet. Het zal dus zeker nog een aantal maanden/jaren duren vooraleer we de iLet bij ons zullen kunnen gebruiken. Maar hij komt eraan, en het ziet er een supermakkelijk systeem uit, met goede resultaten!

Ondertussen wachten we ook op de échte iLet: die met insuline én glucagon. De combinatie met glucagon zal het algoritme waarschijnlijk agressiever kunnen maken, een betere glycemiecontrole geven en de optie geven om maaltijdaankondigingen volledig weg te laten. De studie hiermee ging starten begin 2022 maar blijkt uitgesteld naar later dit jaar (cfr persrapport van Zealand Pharma dat de dasiglucagon levert).
3️⃣ MARD update: Sensionics 365 9.8% en Simplera 10.2%

Op het ADA werden voor het eerst data getoond van de accuraatheid van de Eversense 365 en Simplera. Alhoewel je verwacht dat bij elke volgende generatie van sensoren de accuraatheid stijgt, kon dit bij deze systemen niet aangetoond worden:
- De Eversense 365 is de opvolger van de Eversense E3, die vorige maand (16-6-2022) trouwens een CE-label kreeg (een FDA-label had hij al). (Eversense E3 zal op de markt gebracht worden in Duitsland, Italië, Spanje, Nederland, Polen, Zwitserland, Noorwegen en Zweden.) De Eversense 365 zal net zoals de Eversense E3 1x/d moeten gekalibreerd worden, maar blijft wel 365 dagen zitten in plaats van 180 dagen. Op het ADA werden resultaten getoond van een Eversense E3 die ze 365 dagen lieten zitten. De MARD van de eerste 180 dagen was 9.5%, en die van de volgende 180 dagen 10.4%. Naarmate je de Eversense langer draagt, lijkt hij dus iets in te boeten op accuraatheid. De totale MARD op 365 dagen was wel nog steeds een goede 9.8%, iets hoger dan de "officiële" MARD van de Eversense E3 (9.1%). De klinische studies met de echte "Eversense 365" zullen starten eind dit jaar. Natuurlijk zijn we nog meer benieuwd naar hun "Freedom System" waarbij de transmitter op de huid eindelijk overbodig wordt 😍. Eversense werkt verder ook aan een 2de generatie van het "insertion tool" voor de zorgverleners, en integratie van Eversense in closed-loop systemen (bijvoorbeeld met Beta Bionics).

- Simplera is de opvolger van de Guardian 4, en heeft ook geen kalibraties meer nodig. Het is een sensor en zender in 1, die je met 1 klik kan aanbrengen op de huid, en waarbij geen overtape meer nodig is. Simplera zal initieel op de markt komen met een draagtijd van 7 dagen, doch er wordt ook gewerkt aan langere draagtijd. In deze video legt Ali Daniaty ook uit waarom gekozen werd voor de naam Simplera in plaats van "Guardian 5". Op het ADA was er een poster met de MARD data: de overall MARD was 10.2%, idem als de Guardian 4. Dit is dus iets hoger dan de MARD van de Guardian 3 die vermeld staat op de website van Medtronic (9.6%). Medtronic lijkt dus iets meer moeite te hebben om de MARD <10% te krijgen in tegenstelling tot de andere CGM's, doch vermoedelijk zal dit verschil klinisch niet significant zijn. FDA-aanvraag én CE-aanvraag voor Simplera staan gepland voor deze zomer.
MARD staat trouwens voor Mean Absolute Relative Difference, en is de meest gebruikte parameter om de accuraatheid van CGM's te benoemen en te vergelijken. Het is echter niet de beste parameter en zegt zeker niet alles. De MARD waarde van een bepaald CGM systeem verschilt namelijk enorm van studie tot studie, zoals ook beschreven in dit artikel. Bij gebrek aan een betere parameter/consensus, wordt vaak aangenomen dat een MARD van 10% volstaat om te spreken van een betrouwbare glycemiemeting waarop insuline mag gedoseerd worden. Over het algemeen zien we dat de MARD van de CGM-systemen jaar na jaar verbetert en dat de huidige CGM's voldoen aan deze MARD van 10%.

De huidige verschillen in de accuraatheid van de verschillende CGM's zijn vermoedelijk niet klinisch relevant. Om het ene CGM-systeem te verkiezen boven het andere, is het logischer om je te baseren op andere parameters, zoals een verschil in grootte van de sensor, levensduur, opwarmtijd, kost enz.
Alhoewel het ontgoochelend was om te zien dat CamAPS FX de achteruitgang in C-peptide niet kon tegenhouden, toonde de CLOuD studie wel dat de opstart van een closed-loop systeem bij diagnose van type 1 diabetes veilig is én superieure glycemieresultaten geeft. De volgende stap is om de systemen makkelijker te maken in gebruik, en daar is de iLet op de goede weg! Ook bij de CGM's wordt nu vooral ingezet op gebruiksgemak. We zijn alweer een stapje dichter bij een langere draagtijd voor de Eversense, en een eenvoudigere applicatie voor de Medtronic CGM's.
Ik hoop dat jullie de kans hebben om te genieten van een mooie zomer - vergeet niet om de spannende updates over diabetes technologie in het oog te houden!
Groetjes,













